En los instantes más decisivos de la existencia humana —cuando un atleta rompe un récord mundial, cuando evitamos por centímetros un accidente automovilístico, o cuando nos declaramos a la persona amada— una sustancia química extraordinaria inunda nuestro torrente sanguíneo, transformando radicalmente nuestra fisiología y percepción. La adrenalina (o epinefrina), más que un simple neurotransmisor u hormona, representa la encarnación bioquímica de la respuesta humana al desafío, al peligro y a la oportunidad.
Sintetizada por primera vez en laboratorio en 1901 por el químico japonés Jokichi Takamine, esta catecolamina ha fascinado a científicos, médicos y filósofos por igual, revelándose como un puente molecular entre nuestra biología más primitiva y nuestras experiencias más elevadas. Este artículo explora la naturaleza multifacética de la adrenalina, desde su producción microscópica en la médula suprarrenal hasta su impacto monumental en cada sistema de nuestro organismo.
Fundamentos Bioquímicos
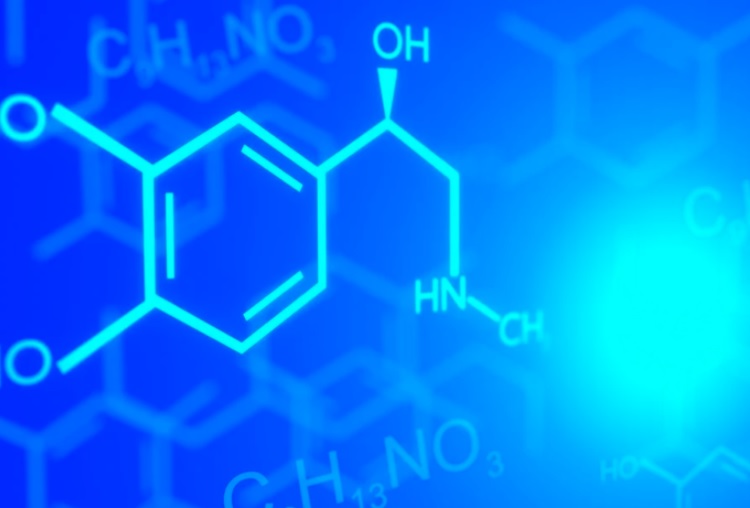
Químicamente, la adrenalina (C₉H₁₃NO₃) es una monoamina catecolamina derivada del aminoácido tirosina, a través de una vía metabólica que incluye la L-DOPA y la dopamina como intermediarios. Su síntesis ocurre principalmente en las células cromafines de la médula suprarrenal —la porción interior de las glándulas suprarrenales, situadas como pequeños sombreros sobre cada riñón— aunque también se produce en menores cantidades en ciertas neuronas del sistema nervioso central.
El proceso de fabricación es una maravilla de eficiencia evolutiva:
- Captación de tirosina: La tirosina sanguínea es transportada al interior de las células cromafines
- Hidroxilación: La enzima tirosina hidroxilasa la convierte en L-DOPA
- Descarboxilación: La DOPA descarboxilasa transforma la L-DOPA en dopamina
- Hidroxilación beta: La dopamina beta-hidroxilasa genera noradrenalina
- Metilación final: La feniletanolamina N-metiltransferasa (PNMT) añade un grupo metilo, completando la adrenalina
Este último paso, la conversión de noradrenalina a adrenalina, es particularmente significativo: requiere altas concentraciones de cortisol, creando un circuito de retroalimentación perfecto entre el eje hipotálamo-hipófisis-suprarrenal (la respuesta al estrés) y la médula suprarrenal (la respuesta inmediata).
Mecanismo de Liberación
La liberación de adrenalina representa uno de los sistemas de alarma más rápidos y eficientes de la biología. Cuando el hipotálamo percibe una amenaza —ya sea física, psicológica o incluso imaginada— envía señales a través del sistema nervioso simpático. Estas señales viajan como impulsos eléctricos por los nervios esplácnicos hasta la médula suprarrenal, donde provocan la despolarización de las células cromafines en cuestión de milisegundos.
La exocitosis resultante libera adrenalina (80%) y noradrenalina (20%) directamente al torrente sanguíneo, evitando la barrera hematoencefálica y alcanzando prácticamente todas las células del cuerpo en 20-30 segundos. Esta vía sanguínea —en contraste con la liberación neuronal localizada de otros neurotransmisores— explica por qué los efectos de la adrenalina son tan sistémicos y potentes.
Receptores Adrenérgicos
La adrenalina ejerce sus efectos mediante la activación de receptores adrenérgicos, proteínas especializadas incrustadas en las membranas celulares. Existen dos familias principales, cada una con subtipos que median respuestas específicas:
Receptores Alpha (α)
- α₁: Predominan en vasos sanguíneos periféricos, causando vasoconstricción
- α₂: Localizados principalmente en terminaciones nerviosas, regulan la liberación adicional de neurotransmisores
Receptores Beta (β)
- β₁: Abundantes en corazón, aumentan frecuencia y fuerza de contracción
- β₂: Presentes en pulmones (broncodilatación), vasos sanguíneos de músculos (vasodilatación) e hígado (gluconeogénesis)
- β₃: Encontrados en tejido adiposo, estimulan la lipólisis
La distribución diferencial de estos receptores —y su afinidad variable por adrenalina versus noradrenalina— crea el patrón característico de la respuesta adrenérgica: sangre y energía redirigidas precisamente donde más se necesitan.
Efectos Fisiológicos
Sistema Cardiovascular: Reconfiguración del Flujo Sanguíneo
La adrenalina produce cambios cardiovasculares dramáticos y estratégicos:
- Aumento del gasto cardíaco: Incrementa la frecuencia cardíaca (taquicardia) y la contractilidad miocárdica, elevando el volumen sistólico hasta un 50%
- Redistribución sanguínea: Vasoconstricción α₁ en piel, mucosas y órganos abdominales (hasta 80% de reducción del flujo) combinada con vasodilatación β₂ en músculos esqueléticos (hasta 400% de aumento)
- Elevación de la presión arterial: Principalmente sistólica, mientras la diastólica puede mantenerse o incluso disminuir levemente
Este patrón asegura que oxígeno y nutrientes lleguen prioritariamente a cerebro, corazón y músculos activos, mientras funciones menos urgentes (como digestión o reparación tisular) se posponen.
Metabolismo Energético: Movilización de Combustibles
La adrenalina activa simultáneamente todas las vías disponibles para producir energía inmediata:
- Gluconeogénesis hepática: Estimula la conversión de glucógeno y aminoácidos en glucosa
- Lipólisis adiposa: Libera ácidos grasos libres como combustible alternativo
- Glucogenólisis muscular: Proporciona glucosa-6-fosfato para uso intramuscular
- Inhibición de la insulina: Aumenta temporalmente la glucemia disponible
Sistema Respiratorio: Maximización del Oxígeno
- Broncodilatación β₂: Aumenta el diámetro de las vías respiratorias hasta un 50%
- Aumento de la frecuencia respiratoria: De 12-15 a 20-30 respiraciones por minuto
- Mejora de la perfusión pulmonar: Asegura intercambio gaseoso óptimo
Sentidos y Cognición: Agudización de la Percepción
- Midriasis: Dilatación pupilar para mayor entrada de luz
- Redistribución sanguínea cerebral: Mejor irrigación de áreas de alerta y decisión
- Aumento del umbral del dolor: Mediante liberación simultánea de endorfinas
La Respuesta de Lucha o Huida
La función primordial de la adrenalina —coordinar la respuesta de lucha o huida— representa una adaptación evolutiva extraordinariamente conservada. Nuestros ancestros homínidos que desarrollaron este sistema rápido de alerta tenían ventajas significativas de supervivencia frente a depredadores y amenazas ambientales.
Lo fascinante es cómo este sistema arcaico se activa hoy ante estímulos radicalmente diferentes: no solo ante un león, sino ante un correo electrónico amenazante, una presentación importante o incluso una discusión familiar. La fisiología sigue siendo idéntica, creando lo que el psicofisiólogo Walter Cannon, quien acuñó el término «lucha o huida» en 1915, llamó «preparación corporal para la emergencia».
Adrenalina y Rendimiento
Eustrés: El Lado Positivo
En dosis moderadas y situaciones controladas, la adrenalina puede mejorar extraordinariamente el rendimiento:
- Deportivo: Aumenta hasta un 20% la fuerza muscular máxima
- Cognitivo: Mejora la memoria de trabajo y la velocidad de procesamiento
- Creativo: Puede facilitar pensamiento divergente en situaciones de presión moderada
Atletas de élite, artistas y profesionales en situaciones críticas aprenden a modular y aprovechar esta respuesta, alcanzando lo que el psicólogo Mihaly Csikszentmihalyi denominó «estado de flujo».
Distrés: Cuando el Sistema Falla
La activación crónica o excesiva del sistema adrenérgico conduce a patologías:
- Cardiovasculares: Hipertensión arterial, arritmias, miocardiopatía por estrés
- Metabólicas: Resistencia a la insulina, diabetes tipo 2, dislipidemia
- Psiquiátricas: Trastornos de ansiedad, ataques de pánico, burnout
El concepto moderno de «alostasis» —adaptación a través del cambio— explica cómo la carga alostática acumulada por repetidas descargas adrenérgicas produce desgaste fisiológico.
Adrenalina en Medicina
Uso Clínico en Emergencias
La adrenalina sintética es fundamental en medicina de urgencias:
- Anafilaxia: Dosis de 0.3-0.5 mg intramuscular, salva vidas al revertir broncoespasmo y colapso vascular
- Paro cardiorrespiratorio: 1 mg intravenoso cada 3-5 minutos en RCP
- Shock séptico: Infusión continua para mantener presión arterial
Farmacología Adrenérgica
La comprensión de los receptores ha permitido desarrollar:
- Agonistas selectivos: Salbutamol (β₂) para asma, dobutamina (β₁) para fallo cardíaco
- Antagonistas: Propranolol (β) para hipertensión, prazosina (α₁) para hiperplasia prostática
Diagnóstico y Monitoreo
Los niveles plasmáticos de adrenalina se utilizan para diagnosticar feocromocitoma (tumor productor de catecolaminas) y evaluar respuestas al estrés en investigación.
La Experiencia Subjetiva
La adrenalina media experiencias humanas únicas que trascienden su función biológica:
Deportes de Riesgo y Búsqueda de Sensaciones
Desde el alpinismo hasta los deportes extremos, muchos individuos buscan activamente descargas adrenérgicas. La psicología evolutiva sugiere que en entornos modernos seguros, estas actividades podrían satisfacer necesidades ancestrales de desafío y exploración.
Arte y Creatividad
Artistas frecuentemente describen estados similares a la respuesta adrenérgica durante momentos creativos intensos. La relación entre arousal fisiológico y creatividad sigue siendo un área activa de investigación.
Relaciones Humanas
Los momentos iniciales del enamoramiento comparten marcadores fisiológicos con la respuesta adrenérgica, sugiriendo que los mecanismos de excitación generalizada pueden ser cooptados para funciones sociales.
Regulación y Terminación
La acción de la adrenalina está finamente controlada por múltiples mecanismos de terminación:
- Recaptación neuronal: Transportadores específicos reintroducen adrenalina en las neuronas
- Degradación enzimática: La monoamino oxidasa (MAO) y la catecol-O-metiltransferasa (COMT) la metabolizan en ácido vanililmandélico (VMA)
- Dilución circulatoria: El hígado y riñones la filtran y excretan
La vida media plasmática es breve (2-3 minutos), asegurando que la respuesta sea intensa pero transitoria —crucial para prevenir daño por activación prolongada.
Patologías del Sistema Adrenérgico
Deficiencia Relativa
Condiciones como la hipotensión ortostática y el síndrome de taquicardia postural ortostática (POTS) pueden involucrar respuestas adrenérgicas inadecuadas.
Exceso Crónico
El feocromocitoma produce descargas adrenérgicas paroxísticas con síntomas dramáticos: cefalea, sudoración, palpitaciones e hipertensión severa.
Alteraciones en Sensibilidad
Variaciones genéticas en receptores adrenérgicos (como polimorfismos en el gen ADRB2) modifican susceptibilidad a asma, obesidad y respuesta a medicamentos.
Conclusión
La adrenalina representa quizás el ejemplo más perfecto de cómo una molécula simple orquesta respuestas corporales complejas que definen nuestra interacción con el mundo. En su dualidad de hormona y neurotransmisor, de molécula de emergencia y mediadora de experiencia, encapsula la profunda interconexión entre nuestra fisiología más básica y nuestras vivencias más significativas.
Desde las selvas donde nuestros ancestros evadían depredadores hasta los rascacielos donde hoy enfrentamos desafíos profesionales, la adrenalina ha sido la compañera bioquímica constante de la aventura humana. Su estudio revela no solo mecanismos de supervivencia, sino también las bases fisiológicas de la excelencia, la creatividad y la conexión humana.
